Конспект занятия «Как к нам пришел Новый год
ГОСУДАРСТВЕННОЕ КАЗЕННОЕ УЧРЕЖДЕНИЕ СОЦИАЛЬНОГО ОБСЛУЖИВАНИЯ КРАСНОДАРСКОГО КРАЯ «ТЕМРЮКСКИЙ РЕАБИЛИТАЦИОННЫЙ ЦЕНТР ДЛЯ...
К сроку в 13 недель самочувствие будущей мамочки улучшается, гармонизируется эмоциональный фон, снижается уровень реакции на вкусовые и аромораздражители. Однако появляются другие сложности: затрудняется процесс пищеварения, в некоторых случаях развиваются запоры. Это связано с повышенным гормональным фоном и ростом матки, которая оказывает механическое давление на кишечник.
Интерпретировать результаты скрининга, убедитесь, что результаты могут быть предоставлены вашей акушерке или монитору врача и оценить этот скрининг. Антенатальный скрининг на синдром Дауна и другие условия контролируется Национальной группой скрининга Министерства здравоохранения. Чтобы сохранить качество этого скрининга, он тщательно контролируется. Министерство здравоохранения собирает информацию для мониторинга и оценки. Эта информация может использоваться в опубликованных отчетах. Эти отчеты не содержат никакой информации, которая идентифицирует вас каким-либо образом.
В этот период важно употреблять продукты, стимулирующие перистальтику кишечника и способствующие его очищению. Хороший эффект оказывает включение в рацион следующих продуктов: свёклы, пшеничных отрубей, морской капусты, цитрусовых (апельсинов) и яблок. Очень важно принимать витаминно-минеральные комплексы, созданные для беременных женщин. Если это не оказывает должного влияния, нужно обратиться к гинекологу и гастроэнтерологу, которые могут порекомендовать ректальные свечи или легкие слабительные средства для решения этой проблемы.
Даун синдром - это врожденная аномалия хромосом, также называемая трисомией. Это означает, что в каждой клетке тела есть дополнительная хромосома 21. Дети с синдромом Дауна всегда имеют интеллектуальную и физическую инвалидность. Все беременные женщины любого возраста имеют небольшой риск доставки ребенка с синдромом Дауна. С возрастом женщин риск доставки ребенка с синдромом Дауна возрастает.
Факты и синдром Дауна. Можно оценить риск вашего плода с синдромом Дауна с помощью ультразвукового исследования плода через 12 недель. Плоды с синдромом Дауна имеют тенденцию иметь больше жидкости в задней части шеи, чем обычные плоды. Измерение слоя жидкости в задней части шеи, чем нормальные плоды. Измерение слоя жидкости в задней части шеи называется затылочной полупрозрачностью.
Запор на сроке 13 недель - достаточно распространенная проблема. Чтобы предотвратить или решить ее, необходимо ввести в рацион богатые клетчаткой продукты, обязательно принимать витаминные комплексы для беременных. В крайнем случае гинеколог может назначить ректальные слабительные свечи или легкие препараты
Вес плода к этому сроку составляет примерно 15-25 грамм. Малыш уже пытается сосать пальчик. Уже закончилось формирование задатков молочных зубов, идет процесс активного развития костных структур и тканей. Идет формирование черт лица, особенно это заметно в области подбородка и носа. Кишечник приподнимается и занимает должную позицию в брюшной полости, формируется его слизистая, в том числе ворсинки. Начинается выработка инсулина поджелудочной железой. К 13 неделе, помимо вышеописанного, отмечаются следующие результаты развития:
Около 80% плодов синдрома Дауна будут иметь затылочное просвечивающее измерение, которое толще, чем большинство нормальных плодов. Однако у некоторых нормальных плодов будет толстая затылочная полупрозрачность. Сканирование самостоятельно не может сделать окончательный диагноз синдрома Дауна. Даже если сканирование является нормальным, оно не полностью исключает возможность воздействия плода.
Чаще всего затылочная полупрозрачность сочетается с анализом крови для выявления синдрома Дауна. Определенный диагноз синдрома Дауна требует инвазивного теста на иглу. Если ваш тест показывает высокий риск синдрома Дауна, вам будет предложен один из этих тестов.
Описываемое время для беременной - практически самое приятное и спокойное за весь срок. На сроке в 13 недель (если вы не сделали этого раньше), нужно в обязательном порядке начать общаться с вашим малышом. Включать музыку, уже не для себя, а для него. Смотреть фильмы, которые вызывают позитивные эмоции, рассматривать произведения искусства, которые вызывают у вас эстетическое удовлетворение.
Каков ваш риск иметь ребенка с синдромом Дауна? На приведенных ниже рисунках показано, как риск рождения ребенка с синдромом Дауна увеличивается с возрастом матери. Эти цифры также показывают, что риск развития фибринального синдрома Дауна выше на 12 недель, чем при рождении. Это потому, что многие плоды синдрома Дауна естественным образом умирают во время беременности.
Связанные с возрастом материнские риски наличия у ребенка, родившегося в живых, с синдромом Дауна и риска перенесения инфицированного плода на 12 неделе беременности. Это лучшее время во время беременности, чтобы оценить риск синдрома Дауна с помощью ультразвукового исследования. Обычно он проводится как абдоминальное исследование. Обычно это выполняется как абдоминальное сканирование, но иногда необходимо выполнить внутреннее сканирование. Полный мочевой пузырь не нужен, но иногда небольшая моча в мочевом пузыре может быть полезна.
К сроку в 13 недель тело плода начинает расти интенсивнее головы. КТР (копчико-теменные параметры) составляют порядка 8 сантиметров. В этом периоде происходит закладка голосового аппарата, миокард плода прогоняет сквозь себя около 23 литров крови за сутки. Формируются характерные черты внешних данных, с погрешностью, но уже .
Растет плод, соответственно и увеличиваются. К сроку в 13 недель она, заполнив пространство малого таза, приподнимается в полость брюшины. Это приводит к механическому воздействию на органы брюшной полости и дискомфорту. Женщина начинает регулярно испытывать изжогу, появляется одышка.
Подтвердите, что плод жив и имеет сердечный ритм. Проверьте наличие нескольких беременных - близнецов и т.д. это позволяет дать точную дату. Это также позволяет персонализировать риск синдрома Дауна у вашего плода. Расчет риска может быть произведен только в том случае, если ваш плод. от 45 до 84 мм. Измерьте количество жидкости в коже в задней части шеи. Проверьте любые другие очевидные физические аномалии плода. Проверьте аномалии матки или яичников.
Известно, что во всех 12-недельных плодах есть какая-то жидкость, присутствующая в коже в задней части шеи. Даже у нормальных плодов этот слой может показаться заметным. Многочисленные исследования во всем мире показали, что если есть больше жидкости, чем обычно, риск синдрома Дауна увеличивается.
На гинекологическом осмотре одним из важных параметров, которые будут определяться, является замер дна матки. Считается, что этот параметр соответствует сроку беременности. Если женщина до беременности имела астеническое телосложение, то на сроке 13 недель уже можно пальпировать матку. Ко II триместру гестации эластичность и мягкость миометрия увеличится, а сокращения станут меньше по времени.
Комбинированный скрининг-тест для синдрома Дауна. Лучший тест, который в настоящее время доступен для скрининга синдрома Дауна во время беременности, включает сочетание рисков, которые возникают в результате анализа крови, а также результатов ультразвука и возраста матери.
Этот анализ крови на экране материнской сыворотки лучше всего принимать на 10 неделе беременности, но его можно использовать при расчете риска, если он принимается между 9 и 13 неделями. Используя компьютерную программу, разработанную исследователями в Лондоне, вам будет дан конкретный уровень риска вашего плода с синдромом Дауна. Программа оценки рисков объединяет следующие измерения для расчета общего или комбинированного риска.
УЗИ – это одна из самых быстрых, безопасных, комфортных для будущей мамы процедур, позволяющих следить за развитием плода, состоянием структур, обеспечивающих его питание, рост и развитие. УЗИ дает возможность вовремя устанавливать возможные нарушения или осложнения гестационного процесса, следить за эффектом терапевтических процедур. Согласно постановлению Минздрава РФ предусмотрено проведение :
Измерение плотностью зародыша плода. Вам будет предоставлен персональный риск для вашей беременности, подверженной синдрому Дауна. Это будет в форме отношения риска. У большинства женщин будет низкий риск, однако 4% женщин будут подвергаться высокому риску. У большинства женщин с высоким риском все равно будет нормальный ребенок.
У женщин с низким риском все еще может быть ребенок с синдромом Дауна, хотя это очень маловероятно. Сканирование не говорит вам, что у плода был синдром Дауна, и ни на что он не сказал вам, что это нормально. Это ваше решение, что делать с информацией о риске. Отдельные пары могут реагировать совершенно по-другому на один и тот же уровень риска. Некоторые считают, что риск 1 из 300 как очень высокий, в то время как другие могут видеть, что риск низкий.
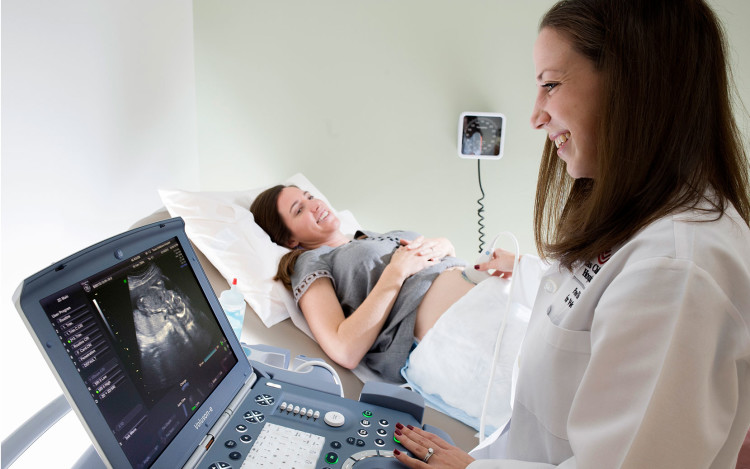 В норме до 14 недели включительно необходимо провести первый скрининг - полное обследование беременной, включающее в себя также УЗИ. В этот период врач может оценить правильность и темп развития плода, выявить готовность репродуктивных органов женщины к успешному вынашиванию младенца
В норме до 14 недели включительно необходимо провести первый скрининг - полное обследование беременной, включающее в себя также УЗИ. В этот период врач может оценить правильность и темп развития плода, выявить готовность репродуктивных органов женщины к успешному вынашиванию младенца Этот срок является наиболее подходящим временем для проведения и оценки показателей, полученных в ходе исследования. По показаниям УЗИ может проводиться более 3-х раз. Причинами назначения дополнительной процедуры УЗИ являются:
Эти тесты могут с уверенностью сказать вам, есть ли у плода синдром Дауна. Какие еще тесты могут быть полезны? Скрининг материнской сыворотки во втором триместре. Это анализ крови, взятый у беременной женщины в возрасте от 14 до 20 недель беременности. Этот тест измеряет от 3 до 4 белков в крови женщины, которые встречаются только во время беременности. Он аналогичен экрану материнской сыворотки первого триместра, используемому в сочетании с 12-недельным сканированием. Объединив возраст матери с уровнем этих 4 белков, можно рассчитать риск для ее плода, имеющего синдром Дауна.
Как правило, родители боятся, что процедура УЗИ может нанести вред еще не родившемуся малышу. Плод ощущает давление ультразвуковых волн, однако нет никаких доказательств, что это вызывает у него болевые ощущения, нарушения развития непосредственно при проведении процедуры или в отдаленном будущем. Довольно часто, при неосложненной беременности, УЗИ на 13 неделе проводится впервые. Оно позволяет услышать, как звучит , увидеть, как выглядит малыш. Определенные показатели, полученные в результате УЗИ, позволяют врачу оценить данные жизнедеятельности плода, выявить возможные пороки развития, хромосомные аномалии, .
Этот результат не зависит от ультразвукового сканирования и может привести к тому, что уровень обнаружения синдрома Дауна составляет около 70%. Этот тест предлагается во многих государственных больницах, а также очень полезен, если 12-недельный комбинированный экран был пропущен по любой причине.
Примечание. Обычно женщинам приходится иметь только один из этих анализов крови во время беременности, либо в первом триместре с затылочным просвечиванием, либо во втором триместре. С этими тестами существует только одна скидка. 20-секундное сканирование. Все женщины рекомендуют проводить это сканирование независимо от их возраста, количества детей или предыдущих исследований. На этом скане будет сделана подробная анатомическая оценка вашего плода. Если это нормально, тогда основные аномалии эмбриона могут быть исключены.
УЗИ на 13 неделе, как правило, проводится трансабоминально, никакой специальной подготовки не требуется. За пару дней до процедуры лучше исключить из своего рациона продукты увеличивающие газообразование в кишечнике. Есть и пить перед процедурой не возбраняется. Это никак не скажется на результатах обследования. Однако следует помнить, что переполненный кишечник или мочевой пузырь не добавят комфорта процедуре, при давлении датчика на брюшную стенку. В некоторых случаях процедуру проводят с наполненным мочевым пузырем (например, в случает низкой плацентации эмбриона).
Это считается самым важным показанием беременности. Тем не менее, это не скрининговый тест на синдром Дауна, который плохо обнаруживается на этой более поздней беременности. Это связано с тем, что раннее утолщение кожи, наблюдаемое через 12 недель, исчезает по мере прогрессирования беременности и обычно решается на 20 недель. Это исследование лучше всего проводить между 19 и 20 неделями беременности.
Скрининг-тесты могут быть сделаны, чтобы определить вероятность того, что у вашего ребенка синдром Дауна. Они не могут точно сказать, есть ли у вашего ребенка синдром Дауна - они могут определить, выше ли у вас риск того, что ваш ребенок имеет синдром Дауна. Если у вашего ребенка более высокий риск, чем обычно, с синдромом Дауна, это может быть сделано, что можно точно сказать.
 Для того чтобы ультразвуковое исследование прошло максимально информативно, необходимо за пару дней до его проведения исключить из рациона газообразующие продукты питания
Для того чтобы ультразвуковое исследование прошло максимально информативно, необходимо за пару дней до его проведения исключить из рациона газообразующие продукты питания С собой нужно иметь пеленку – застелить кушетку и сухие салфетки – удалить остатки акустического геля. В случае проведения трансвагинального УЗ-исследования требуется иметь с тобой медицинский презерватив.
Тестирование не является обязательным, так что это ваш выбор: есть ли у вас скрининг или нет. Вы можете обсудить это со своим врачом или акушеркой. Если ваш шанс получить ребенка с этой проблемой увеличивается из-за вашего возраста или семейной истории, вы можете захотеть рассмотреть амниоцентез или хорионную ворсину, а не скрининг-тесты.
Тему «Синдром дауна - риски». Синдром Дауна - это расстройство, которое происходит при зачатии. Это происходит, когда у ребенка есть дополнительная хромосома. Неизвестно, почему это происходит. Все дети с синдромом Дауна медленнее учатся, но они продолжают учиться всю свою жизнь и могут вести счастливую, здоровую и продуктивную жизнь. Степень проблем меняется, и некоторые люди нуждаются в большой помощи в повседневной деятельности, а некоторые живут почти независимо. У них могут быть физические проблемы.
На сроке в 13 недель удается выявить пороки развития ЦНС, органов мочеполовой системы и желудочно-кишечного тракта. Оценивается функциональные показатели плода, его двигательная активность, ЧСС - ритм биения сердца. Оценивается качественные и количественные характеристики амниотической жидкости (прозрачность и объем), а также матки и плаценты (ее месторасположение, размер и т.п.). Полученные на УЗИ показатели сравниваются с имеющимися нормами для такого срока беременности. , полученные результаты сравниваются с нормой:
Некоторым потребуется медицинское лечение по их физическим проблемам. Мануальный скрининг не может дать вам определенного ответа на вопрос: «У моего ребенка синдром Дауна?» но это покажет, имеет ли ваш нерожденный ребенок более вероятный, чем обычно, синдром Дауна.
Около 19 из 20 женщин, у которых есть скрининговые тесты, получат сообщение о том, что их ребенок не подвергается повышенному риску синдрома Дауна. Около 1 из 20 получит отчет о том, что существует повышенный риск. В настоящее время существует два варианта скрининга синдрома Дауна.
Каждая беременная женщина на определенном этапе вынашивания малыша сталкивается с таким понятием как скрининг. Что это такое? Под скринингом подразумевается комплексное обследование, которое дает представление о здоровье и развитии плода, а также позволяет определить вероятность рождения ребенка с врожденными пороками развития. Такие обследования проводятся каждый триместр, соответственно, три триместра беременности подразумевают прохождение трех скринингов.
Экзамен первого триместра включает. Чтобы пройти этот УЗИ, вам обычно понадобится направление от вашего семейного врача к частной практике радиологии.
Этот скрининг-тест может проводиться между 14 неделями и 20 неделями и 6 днями. Это анализ крови, из которого можно рассчитывать ваш риск. Этот образец крови также может быть проверен, чтобы узнать, может ли ваш ребенок увеличить вероятность возникновения дефекта нервной трубки. Для получения дополнительной информации смотрите эту тему.
Первый скрининг при беременности позволяет выявить среди будущих матерей тех, кто попадает в группу риска по рождению ребенка с хромосомными аномалиями и наследственными заболеваниями. Каждой беременной женщине стоит ознакомиться с информацией: что входит в скрининг 1 триместра, на каком сроке он обычно проводится, каковы нормы скрининга 1 триместра и что делать, если обследования показали плохие результаты.
Отчет, в котором говорится, что «не при повышенном риске» означает, что существует только очень небольшой шанс, что ваш ребенок имеет синдром Дауна. Это не гарантирует ребенку никаких проблем, но почти у всех беременностей, отмеченных как «не повышенный риск», не будет синдрома Дауна.
Если после скрининга первого триместра существует повышенный риск, у 95% этих детей не будет синдрома Дауна. После скрининга во втором триместре 98% детей с повышенным риском не будут иметь синдром Дауна. Только дальнейшее тестирование покажет, какие дети имеют проблему.
Скрининг первого триместра можно считать достоверным, если он выполнен в период между 11-й и 14-й неделями. Оптимально будет сделать скрининг в 12 недель беременности. Именно в силу этой причины очень важно встать на учёт по беременности до этого срока. Лучший момент для того, чтобы выполнить скрининг 1 триместра должен посчитать гинеколог, который ведет беременность женщины. Делать скрининг в 13 недель беременности ещё не поздно, но его результаты будут все же менее достоверными. Также стоит заметить, что перинатальный скрининг, выполненный в первый триместр беременности, будет более информативным, чем скрининг второго триместра.
1 скрининг при беременности не является обязательным мероприятием, но медицинские работники советуют не пренебрегать данным обследованием, если женщина хочет быть хорошо осведомлена о состоянии здоровья своего будущего ребенка. Среди беременных существуют и определенные группы риска. Если женщина принадлежит к одной из этих групп, то врач будет настоятельно рекомендовать пройти скрининг 1 триместра:
Первый скрининг беременности является довольно информативным в плане выявления следующих патологий:
Каждая беременность индивидуальна, а значит, что и скрининг у разных женщин может проходить по-разному. Кому-то достаточно будет один раз пройти необходимые тесты и больше не беспокоиться на протяжении всей беременности. Другим же назначают одни и те же обследования по несколько раз. Стоит отметить, что негативные результаты ещё не являются поводом для паники. Нужно воспринимать их как сигнал о том, что требуется более пристальное отслеживание течения беременности.
Как же проводится скрининг первого триместра? Данное обследование включает в себя процедуру ультразвукового исследования (УЗИ) плода и биохимический анализ крови матери.
УЗИ давно стало универсальным методом, с помощью которого обследуют всех беременных. Методика проста в исполнении, информативна и не несет угрозы для здоровья матери и плода. За длительное время использования процедуры специалисты не обнаружили вреда от воздействия ультразвука на развитие плода. В акушерстве для 12 недели беременности применяют два вида УЗИ:

Как подготовиться к УЗИ? Особой подготовки к ультразвуковому исследованию на 12 неделе беременности не требуется. Беременной желательно будет выпить около 500-1000 мл негазированной воды, так как количество околоплодных вод в этот период беременности ещё незначительно, а именно околоплодная жидкость дает возможность максимально хорошо рассмотреть плод. Также за день-два до обследования лучше исключить продукты, которые могут усилить образование газов в кишечнике. Лишние газы могут искажать результаты диагностики.
До 10 – 11 недель беременности оплодотворенное яйцо имеет крайне малые размеры – от 2 до 4 мм. Максимум, что может выявить УЗИ - специалист на ранних сроках:
После 10 – 11 недель плод достигает размеров, необходимых для более детальной диагностики внутриутробного развития. Данный этап формирования внутренних органов и систем эмбриона позволяет специалистам обнаружить определенные пороки в развитии. Некоторые из этих патологий могут быть даже несовместимыми с жизнью, следовательно, избегать прохождения УЗИ на данном сроке будет достаточно непредусмотрительно.
Главные цели, которые ставит перед собой УЗИ первого триместра:
Диагностирование ряда заболеваний во время первого УЗИ скрининга даёт врачам возможность оказать своевременную помощь будущей матери и ребенку, чтобы избежать осложнений в ходе беременности.
На что в первую очередь обращают внимание специалисты, когда делают УЗИ - скрининг 1 триместра?
Во-первых, врач измерит копчико-теменной размер плода (КТР). Под этим показателем понимается размер плода от копчика до темечка, не учитывая длины ног. Величина КТР должна соответствовать сроку беременности. Ситуация, в которой плод имеет большие размеры, чем установлено нормой, говорит о том, что малыш стремительно развивается и, скорее всего, будущей маме придется вынашивать и рожать крупного ребенка.
Малый размер КТР может свидетельствовать либо о неверно поставленном сроке, либо о следующих отклонениях в развитии:
Если врачу не удается прослушать сердечные сокращения эмбриона, то констатируется внутриутробная гибель плода. Обычно она сопровождается пропажей симптомов токсикоза. Вследствие этого, некоторые будущие мамы переживают и задаются вопросом - почему у них нет токсикоза в первом триместре? Однако отсутствие тошноты и бодрое самочувствие в начале беременности явление хоть и нечастое, но абсолютно нормальное. Первое УЗИ поможет таким женщинам успокоиться и понять, что с малышом все в порядке.

На УЗИ врач обязательно будет оценивать размеры воротникового пространства плода. Толщина воротникового пространства (ТВП) при нормальном развитии эмбриона не должна превышать 3 мм. Слишком большое скопление жидкости в этой зоне приводит к увеличению ТВП и может быть свидетельством наличия хромосомных нарушений у плода, в первую очередь, синдрома Дауна. Измерять ТВП необходимо именно в период с 10 по 14 неделю, так как потом изучать этот маркер хромосомных аномалий будет неэффективно. Как правило, врачи ориентируются на следующие нормы размеров ТВП, отличающиеся по сроку беременности:
Следует помнить, что развитие каждого ребенка – индивидуальный процесс и отклонение толщины воротниковой зоны от нормы ещё не является приговором и не даёт оснований устанавливать какой-либо окончательный диагноз.
Ещё одним важным показателем для ультразвукового исследования является бипариетальный размер (БПР) головы плода. Измеряется он от виска до виска. Данная величина также меняется в сторону увеличения вместе с каждой новой неделей беременности. Слишком большой БПР может объясняться следующими причинами:
Малый БПР может свидетельствовать о недоразвитии головного мозга.
На УЗИ первого триместра специалист также отмечает наличие или отсутствие носовой кости у плода. Отсутствие данного показателя должно насторожить врача, так как именно при наличии хромосомных аномалий окостенение плода происходит позже.
Ультразвуковое исследование дает возможность акушерам-гинекологам среди женщин, ожидающих ребенка, выделить группу риска. Прежде всего, это касается тех, у кого параметры плода и нормы по УЗИ не совпали. Беременных из группы риска направляют на более тщательные обследования, чтобы подтвердить или исключить возможность рождения ребенка с наследственной патологией.
УЗИ – скрининг на 12 неделе (как, впрочем, и в течение всего первого триместра) редко когда позволяет безошибочно определить пол ребенка. В некоторых медицинских центрах будущим родителям предлагают записать памятное видео с малышом.
Второй важный этап, который включен в генетический скрининг при беременности, это гормональная (биохимическая) оценка. Чтобы пройти данную диагностику беременной достаточно просто сдать кровь из вены. Сделать это необходимо в ближайшие дни после процедуры УЗИ. Особа подготовка к анализу не нужна, но желательно за сутки до забора крови исключить из рациона жирную пищу, за 30 минут до исследования не курить и исключить физическое и умственное перенапряжение. Часто беременные задают вопрос – можно ли кушать перед скринингом? Лучше всего воздержаться от употребления пищи до забора крови, так как даже легкий завтрак может исказить результаты анализа.
![]()
Общий анализ крови в первом триместре назначается абсолютно всем беременным. Что показывает данный анализ? Во-первых, он позволяет выявить наличие болезней, в том числе передающихся половым путём, которые могут вызвать тяжелейшие патологии плода: краснухи, вирусного гепатита B, хламидиоза и.т д. Также в обязательном порядке изучаются следующие показатели:
Данный параметр помогает предупредить и своевременно заметить появление гестационного сахарного диабета. Вовремя назначенное лечение и диета помогут избежать осложнений во время беременности и возникновения патологий у плода.
Повышенный уровень белка в крови может говорить о патологиях мочевыводящей системы и почек матери, а возможно и о развитии преэклампсии.
В рамках же пренатального скрининга оценивается концентрация определенных гормонов, уровень которых возрастает у женщины в период беременности. В первом триместре при проведении скрининга оцениваются следующие показатели: свободный b-ХГЧ и протеин-А плазмы крови (PAPP-A). Что это такое?
Хорионический гонадотропин человека (ХГЧ) – это гормон, который при беременности продуцируется плацентой и является одним из важнейших показателей благоприятного течения беременности. Каждой неделе беременности соответствует своя норма концентрации ХГЧ в крови матери:
Если беременность не является многоплодной, то повышенный уровень ХГЧ может говорить о следующем:
Пониженная концентрация b-ХГЧ в первом триместре может указывать на следующие опасные состояния:
PAPP-A (протеин A, ассоциированный с беременностью). Этот белок продуцируется трофобластом плода, а его концентрация в материнской крови на ранних сроках растет каждую неделю беременности. Клинические исследования давно подтвердили, что уровень PAPP-A - отличный маркер для обнаружения высокой степени риска наличия хромосомных аномалий у плода, который помогает обнаружить тяжелые заболевания уже на ранних этапах беременности. Каждой неделе беременности соответствует свой нормальный уровень PAPP-A:
Наиболее опасным состоянием является именно снижение PAPP-A относительно нормы. Это может указывать на наличие следующих отклонений:
Что же показывает повышенный уровень PAPP-A? В целом, при нормальных прочих показателях такое отклонение не должно вызывать особого беспокойства. Доказано, что у беременных с повышенным уровнем PAPP-A риск пороков развития плода и осложнений во время беременности не выше, чем у женщин с нормальным уровнем PAPP-A. Повышение концентрации данного гормона может быть обосновано следующими причинами:
После 14 недели беременности сдавать анализ на ПАПП-А не стоит, так как он будет считаться неинформативным.
При скрининговой диагностике первого триместра специалисты рассматривают оба показателя (b-ХГЧ и PAPP-A) в комплексе. В случае, когда снижен PAPP-А и одновременно повышен b-ХГЧ, врач, скорее всего, заподозрит наличие синдрома Дауна у плода. Снижение обоих маркеров может означать наличие синдрома Эдвардса или синдрома Патау.
Существует вероятность того, что анализ крови может выдать ложные значения. Причинами искаженных результатов могут быть:
После прохождения процедуры УЗИ и сдачи крови на биохимические маркеры для будущей мамы будет высчитан риск возникновения хромосомных аномалий у плода. Результаты скрининга 1 триместра (УЗИ, уровень биохимических маркеров в крови) и личные данные матери будут занесены в специальную программу. В качестве личных данных указывается:
После обработки данных программа выдает риск возникновения генных аномалий в числовой форме, например, 1:1900. Это будет означать, что на 1900 женщин с одинаковыми скрининговыми характеристиками может быть один случай рождения больного ребенка. Результат скрининга 1:100 в России будет считаться высоким порогом риска. Комплекс всех скрининговых исследований даёт возможность выявлять синдром Дауна с достоверностью 85%.

Выявленный высокий риск синдрома Дауна по первому скринингу не такое уж редкое явление. Однако стоит понимать, что расшифровка результатов скрининга это не окончательный диагноз и не приговор, а только лишь предполагаемый риск патологии! Если случилось, что скрининг 1 триместра показывает неутешительные результаты, то женщине необходимо будет обратиться за профессиональной консультацией к врачу-генетику, который, скорее всего, назначит для беременной более тщательное обследование. Заключается оно, как правило, в применении методов инвазивной диагностики: биопсии ворсин хориона (на сроке 10-13 недель беременности) или амниоцентеза (16 – 17 недель беременности).
Обе эти процедуры предполагают хирургическое вмешательство и выполняются в стационаре. Под наблюдением аппарата УЗИ специалист осуществляет прокол передней брюшной стенки матери и осуществляет забор материала, содержащего ДНК плода. В случае хорионбиопсии это кусочки плацентарной ткани, при амниоцентезе – околоплодные воды (амниотическая жидкость). Изучение полученных биоматериалов позволяет с высокой точностью (около 99%) устанавливать наличие или отсутствие у плода хромосомных аномалий и врожденных заболеваний.
Однако у этих методов есть свои существенные недостатки – они достаточно неприятны и являются стрессом для женщины. Кроме того, существует риск самопроизвольного выкидыша (примерно в 1,5% случаев), спровоцированного этими процедурами. Изредка инвазивная диагностика ведет к осложнению течения беременности, которое выражается в подтекании околоплодных вод, кровотечении, травмировании плода и т.д.

Современная медицина предлагает и альтернативные, безопасные методы высокоточной пренатальной диагностики. Одним из таких методов является неинвазивный пренатальный ДНК тест, основанный на современных молекулярных технологиях. Тест уже давно успешно применяется в медицинских центрах зарубежом и становится всё более востребованным среди российских врачей. Процесс прохождения теста таков:
Данная неинвазивная методика обладает точностью свыше 99%, что значительно превышает точность совокупного анализа скрининговых тестов (УЗИ и биохимического анализа крови). Вследствие этого, некоторые современные мамы предпочитают данный тест традиционному скринингу, хоть он и обходится несколько дороже. Плюсом метода является и то, что он уже на девятой неделе беременности позволяет выявлять широкий спектр генных аномалий и наследственных заболеваний у плода. Многим будущим мамам данный тест позволил избежать небезопасной инвазивной диагностики, да и просто помог обрести уверенность в здоровье будущего ребенка. Кроме того, благодаря этому методу можно узнать и пол плода.
Благоприятные результаты неинвазивного ДНК теста дают практически стопроцентную гарантию того, что плод не имеет хромосомных аномалий, на которые проверялось его ДНК. При результате, указывающем на высокий риск, женщине все же придется пройти инвазивное обследование, так как только заключение по инвазивной диагностике может быть основанием для аборта по медицинским показаниям.

В случаях плохих результатов инвазивных исследований врачи, вероятнее всего, порекомендуют женщине сделать аборт по медицинским показателям. В некоторых случаях такая мера будет действительно оправданным и разумным действием. Однако никто не имеет право заставить беременную пойти на такие действия, решение в любом случае должно быть принято самой женщиной и её семьей. Стоит понимать, что любое решение в данном случае должно быть взвешенным и хорошо обдуманным. Многие недооценивают всех тягот и испытаний, которые придется перенести, согласившись родить малыша с тяжелыми пороками.
вопросов по поводу скрининга, которые волнуют будущих мамочек: как делается скрининг в 12 недель, где сделать скрининг 1 триместра в Москве, сколько стоит первое УЗИ, какова цена в Москве на биохимический скрининг и. т д.
Естественно, что цена на скрининг 1 триместра будет существенно отличаться в зависимости от того, в каком городе проживает будущая мама и насколько престижный медицинский центр она выберет для данного обследования. Целесообразно обращаться в учреждения, которые специализируются на генетических исследованиях.
Увы, даже самые здоровые родители не застрахованы от рождения ребенка с тяжелыми пороками. Всем известный синдром Дауна, например, может возникнуть из-за случайной ошибки во время деления материнских или отцовских клеток. Повлиять на него во время беременности не представляется возможным, так как механизм развития аномалии запускается уже в момент зачатия. Многие люди также являются носителями генетических аномалий, совершенно не подозревая об этом. Вскрывается это только тогда, когда в семье рождается больной ребенок. Исходя хотя бы из этих двух факторов, беременной женщине не стоит избегать скрининга первого триместра.
Конечно, стоит знать, что многие пациентки оказываются недовольны качеством скрининговых расчетов. Нередко в случаях установленного высокого скринингового риска рождались здоровые малыши, а плохие результаты скрининга заставляли женщину (если она отказывалась от инвазивной диагностики) находиться во время беременности в стрессовом состоянии.
Есть достаточно много семей, которые готовы принять и воспитывать ребенка даже с тяжелыми отклонениями. В таком случае можно отказаться от прохождения скрининга, но предварительно стоит трезво взвесить свои моральные и материальные возможности, а также узнать как можно больше информации о врожденных пороках и генетических аномалиях.
Если же семейная пара осознает, что для них крайне важно, чтобы малыш был здоров и мог вести полноценную жизнь, то скрининг 1 триместра стоит включить в список дородовых обследований женщины. Выявленный высокий риск патологий будет поводом для более тщательного наблюдения у гинеколога и врача-генетика, а низкий риск позволит наслаждаться беременностью без лишних волнений.